آموزش بررسی کلی تامین خون شریانی اندام تحتانی
خون شریانی رنگی روشن دارد؛زیرا گلبولهای سرخی را که حاوی اکسیژن زیادی هستند حمل میکند.شرائین مانند شریان رادیال که در مچ دست نزدیک به انگشت شست ؛نزدیک به سطح بدن قرار گرفته اند جهت گرفتن نبض به کار می روند.
دوره آموزش بررسی کلی تامین خون شریانی اندام تحتانی به مسائل مختلف در این حوزه میپردازد. امید است کاربران پزشک آموز پس از گذراندن این دوره، بتوانند بخش اعظمی از نیازهای خود را برآورد نمایند.
سرفصل و رئوس مطالب:
- خونرسانی
- ران
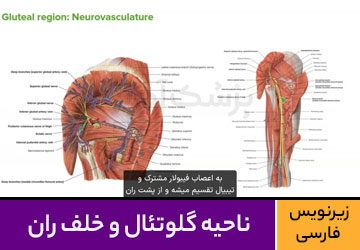
- ناحیهی گلوتئال
- خلف ران و پوپلیتئال فوسا
- خلف ساق پا
- قدام ساق پا
- پا
- …
این دوره برای چه کسانی مفید است:
- پزشکان، پرستاران
- دانشجویان و فارغ التحصیلان پزشکی
- دانشجویان علوم پایه
برای مشاهده ویدیو هایی بیشتر میتوانید به صفحه دوبله شده پزشک آموز مراجعه نمایید.












 [/accordion-item][/accordion]
[/accordion-item][/accordion] [/accordion-item][/accordion]
[/accordion-item][/accordion]
هنوز بررسیای ثبت نشده است.